La retina transforma la luz, que entra por la córnea, pasa por la pupila y el cristalino, en un impulso nervioso que transmite al cerebro pasando por el nervio óptico, para ver las imágenes tal y como las percibimos. Esa luz entra por la córnea, pasa por la pupila y el cristalino, hasta llegar a la retina.
Qué es la retina.
La retina es la capa de tejido sensible a la luz ubicada en la parte posterior del globo ocular, donde se proyectan las imágenes percibidas que se enviarán a través del nervio óptico hacia el cerebro en forma de impulsos nerviosos, lo que hace posible la visión. Es considerada la parte más importante del ojo, de tal forma que los problemas de la retina pueden causar graves pérdidas de visión, e incluso, ceguera.
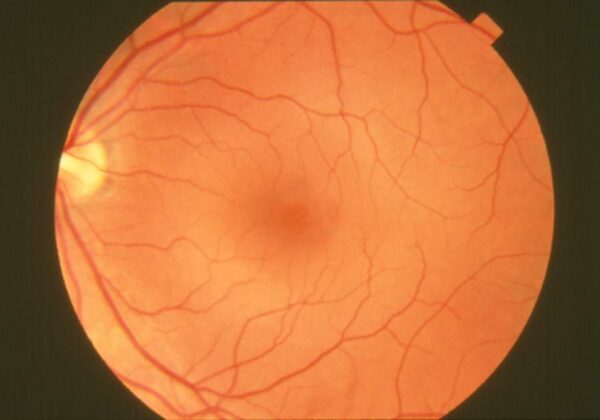
La principal función de la retina es transformar la luz en señales nerviosas al cerebro para que este pueda interpretarlas e identificarlas con la imagen que tiene delante. Para cumplir este cometido en la retina existen dos tipos de células (fotorreceptores) que detectan la luz:
Los bastones: que solo detectan la luz y la oscuridad y distinguen el negro, el blanco y los distintos grises. Nos permiten percibir el contraste.
Los conos: son células fotosensibles que se encargan de captar la información cromática, que posteriormente se enviará a través de los canales nerviosos hasta llegar al cerebro. Existen tres tipos de conos; los sensibles a la luz roja, los que lo son a la luz verde y otros a la luz azul. Cada uno de estos conos puede procesar cien informaciones cromáticas diferentes. Al combinarlas entre ellas ofrecen hasta un millón de colores para nuestro cerebro.
Estos fotorreceptores no tienen una distribución aleatoria en la retina, sino que se orientan según la dirección de entrada de luz a través de la pupila. Se distingue enton-
ces una zona más especializada en la visión del detalle, el contraste y el color conocida como mácula, con un diámetro aproximado de 5,5mm. y de forma más específica en el
centro de la retina se encuentra la fóvea, con un diámetro aproximado de 1.5 mm. que concentra la mayor calidad de visión.
Factores de riesgo para sufrir una enfermedad en la retina
Los factores de riesgo más frecuentes en el desarrollo de patología retiniana son:
La edad, la diabetes, los traumatismos oculares, los antecedentes familiares de enfermedades de la retina o la miopía. También otros factores asociados al estilo de vida pueden ser perjudiciales para el buen estado de la retina, como el tabaquismo o la obesidad, pero en otras ocasiones no hay un factor de riesgo específico.
Muchas enfermedades de la retina no presentan síntomas hasta no alcanzar un estadio avanzado. Aunque el diagnóstico precoz de cualquier patología visual es esencial para adelantarse a posibles complicaciones futuras que pueden representar una pérdida severa de visión, en el caso de aquellas que tienen relación con la retina, es aún más notable el adquirir una actitud preventiva y realizar revisiones oftalmológicas de forma periódica.
Tener hábitos saludables, una alimentación equilibrada, realizar ejercicio de forma moderada varias veces por semana, evitar el consumo de tabaco y controlar los niveles de glucosa en el organismo, serán actitudes muy beneficiosas, ya no solo para minimizar el riesgo de enfermedades de la retina, sino también para ayudar a una buena salud visual en general.
Síntomas más comunes de las enfermedades de la retina
- Aparición de moscas volantes o telarañas.
- Pérdida rápida de visión.
- Pérdida de visión central.
- Defectos en la visión lateral.
- Deformación de los objetos y visión de líneas torcidas.
- Defectos en la visión periférica.
- Aparición de sombras o destellos.
- Visión borrosa o distorsionada.
Es posible que para percibir alguno de estos síntomas, se tenga que mirar con cada ojo por separado. Ante la aparición de cualquier cambio o alteración en la visión es importante recibir atención médica de inmediato, especialmente si aparecen destellos o cuerpos volantes o una cortina oscura, ya que son señales de una enfermedad grave de la retina.
Pruebas diagnósticas de la retina
Para obtener un correcto diagnóstico de patologías relacionadas con la retina, es necesario realizar exploraciones exhaustivas del fondo de ojo con tecnología avanzada y
pruebas específicas en retina y mácula que en muchos casos van a favorecer que se detecten de forma precoz muchas enfermedades de la retina, que en España representan una
de las principales causas de ceguera.
Algunas de las pruebas diagnósticas más utilizadas para realiza un examen de retina son:
- Prueba de la rejilla de Amsler.
- Tomografía de coherencia óptica.
- Angiografía con fluoresceína.
- Angiografía con verde de indocianina.
- Autofluorescencia del fondo de ojo.
- Ecografía.
- Tomografía computerizada e imágenes por resonancia magnética.
- Retinografía.
- Agudeza visual.
Enfermedades de la retina más frecuentes.
Existen diferentes enfermedades de la retina que pueden afectar a la visión. Las más relevantes por su frecuencia o severidad son:
- Desprendimiento de retina.
- Degeneración Macular Asociada a la Edad (DMAE)
- Retinopatía diabética.
- Miopía magna.
- Agujero macular.
Desprendimiento de retina
El desprendimiento de retina es una de las patologías más severas que pueden afectar al ojo y requiere intervención de urgencia, ya que de no ser tratada con celeridad puede comportar consecuencias irreversibles, e incluso la pérdida de visión permanente.
El desprendimiento de retina se produce cuando se separa de la retina el epitelio pigmentario (capa más externa de la retina que nutre las células visuales) y se acumula líquido en el espacio resultante de la separación, provocando que la retina se quede sin riego sanguíneo, produciéndose así la pérdida de visión.
Se trata se la patología más frecuente en la población miope, más del 40 % se desarrolla en personas con miopía, siendo mayor el riesgo de desprendimiento cuanto mayor sea el número de dioptrías.
Un desprendimiento de retina debe ser examinado por un oftalmólogo de inmediato. De lo contrario, puede perder la visión en ese ojo. Llame a un oftalmólogo de urgencia si tiene alguno de estos síntomas:
- Ver luces parpadeantes de repente (fotopsias). Algunas personas dicen que esto es como ver estrellas después de ser golpeado en el ojo.
- Ver muchas moscas volantes (miodesopias). Estas se pueden ver como manchas, líneas o telarañas en el campo de visión.
- Ver una sombra en la visión periférica (lateral).
- Ver una cortina gris que cubre parte del campo de visión.
Degeneración Macular Asociada a la Edad (DMAE)
La Degeneración Macular Asociada a la Edad es una enfermedad de la vista que afecta a esta parte central de la retina, disminuyendo progresivamente la visión central y no afectando a la visión periférica.
La mácula es la parte más importante de la retina, es una pequeña zona ubicada en el centro de la misma y que posibilita la apreciación de pequeños detalles con claridad y nitidez, tanto de cerca como de lejos.
Esta enfermedad degenerativa, suele aparecer después de los 50 años y es la primera causa de discapacidad visual en países occidentales. Actividades como la lectura, conducir
o coser son complicadas de realizar por la dificultad que el paciente presenta para reconocer los detalles, los colores y formas.
Las personas con DMAE van perdiendo progresivamente la visión central y de detalle, reduciéndose su nitidez y pudiendo ver borroso o “nublado” en medio del campo visual. Esto origina dificultades para reconocer rostros, leer, escribir, conducir, coser,…
Otros síntomas característicos de la DMAE son:
- Distorsión de las imágenes / percepción “ondulada” de líneas rectas (metamorfopsia)
- Percepción de una mancha negra fija en medio del campo visual
- Alteración en la percepción del tamaño de los objetos
- Alteración en la percepción de profundidad y dificultad para calcular distancias
- Dificultad para distinguir colores
Hay que tener en cuenta que la DMAE es una enfermedad generalmente bilateral, es decir, afecta a los dos ojos, aunque puede hacerlo de manera asimétrica.
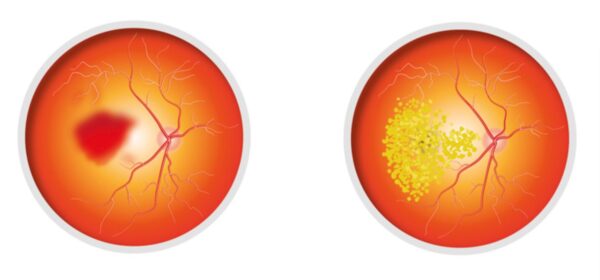
Tipos de DMAE:
- La DMAE seca o atrófica. Este tipo de degeneración macular provoca el adelgazamiento y atrofia de la mácula con pérdida visual variable. Su evolución es lenta y progresiva a lo largo de los años, lo que hace que el paciente vaya perdiendo la visión en el área central del campo visual. Es el tipo más frecuente de DMAE y representa el 85% de todos los casos.
- La DMAE húmeda o exudativa. Es la menos frecuente, pero también la más grave. Secaracteriza por el crecimiento de nuevos vasos sanguíneos con paredes muy delgadas, que terminan sangrando y filtrando sangre sobre la mácula. En este caso la pérdida de visión es mucho más rápida y severa.
Retinopatía diabética
El término retinopatía se aplica a cualquier daño que hace referencia a los vasos sanguíneos de la retina. Por tanto la retinopatía diabética, es una forma de enfermedad que afecta a los vasos sanguíneos de la retina, pero en este caso como consecuencia de la diabetes mellitus.
Se manifiesta por lesiones de los capilares retinianos que provocan hemorragias y edemas en la retina, como consecuencia de los altos niveles de azúcar que presentan los pacientes con diabetes al no poder almacenarla de forma apropiada.
Puede tener retinopatía diabética y no saberlo. Esto se debe a que generalmente no presenta síntomas en sus etapas tempranas. A medida que empeora, notará síntomas como:
- Un mayor número de moscas volantes
- Visión borrosa
- Visión que cambia de borrosa a clara
- Ver áreas en blanco o oscuras en el campo de visión
- Visión nocturna deficiente
- Notar que los colores se ven atenuados o apagados
- Perder la visión
Los síntomas de la retinopatía diabética suelen afectar a ambos ojos.
El riesgo de ceguera es 25 veces mayor en pacientes diabéticos que en no diabéticos. Es la causa más frecuente de ceguera entre los adultos de 50 años. Se pueden distinguir varias etapas dependiendo del grado de evolución de la enfermedad:
- Retinopatía inicial. En esta fase, la enfermedad aún no ha causado signo funcionales, pero es importante mantener una vigilancia de forma regular con revisiones oftalmológicas periódicas.
- Retinopatía avanzada. Puede provocar un descenso en la agudeza visual, afectando a la visión central por edema en la mácula. En esta fase, la principal dificultad que presenta el paciente es un sensación de desenfoque permanente en la visión de cerca.
- Retinopatía severa. En este estadio la enfermedad ya provoca una pérdida importante en la agudeza visual, se incrementa la sensibilidad a la luz y se reduce el campo visual. Esto conlleva una importante limitación en las capacidades visuales del paciente.
Miopía Magna
La miopía es un defecto de refracción muy común que produce una visión borrosa de los objetos lejanos. Cuando aparece la miopía, la imagen del objeto visualizado no se proyecta en la retina sino delante de ella, provocando una pérdida de la capacidad de visión de los objetos lejanos. A mayor distancia del objeto, la claridad de la imagen que se percibe disminuye.
Se considera miopía magna (también conocida como miopía patológica o alta miopía) cuando se superan las 6 dioptrías. En la miopía magna se produce un alargamiento excesivo del globo ocular que provoca una elongación o estiramiento anómalo de todas las estructuras, incluida la retina que puede quedar adelgazada.
La miopía magna es una patología potencialmente discapacitante. El paciente con miopía magna tiene muchas más probabilidades de desarrollar complicaciones oculares como cataratas, glaucomas o desprendimientos de retina. De hecho, más del 40% de los desprendimientos de retina ocurren en ojos miopes, siendo mayor el riesgo cuanto mayor es el defecto refractivo.
En personas con miopía magna hay algunos síntomas que no podemos ignorar y que requieren acudir de inmediato al oftalmólogo o incluso al servicio de urgencias para evitar problemas mayores.
- Disminución de la agudeza visual.
- Puntos ciegos, llamados escotomas, que pueden aparecer en la región central o en la periferia.
- Aparición de “moscas volantes” (miodesopsias) o pequeñas manchas que se mueven. En condiciones normales pueden verse, pero debemos preocuparnos cuando aumentan bruscamente.
- Relámpagos o destellos de luz (fotopsias).
- Sombras o una cortina oscura en el campo visual.
- Deformación de objetos y visión de líneas torcidas.
- Dolor ocular.
- Aparición aguda de visión borrosa.
Agujero macular
Se denomina agujero macular a la formación de una rotura justo en el centro de la retina, en la mácula. Es una patología que suele aparecer a partir de los 50 años, más frecuente en mujeres y en un 15% de los casos puede ser bilateral, es decir, que puede afectar a los dos ojos.
Los agujeros maculares y la degeneración macular relacionada con la edad (DMAE) pueden causar síntomas similares y ambos son comunes en personas mayores de 60 años, pero son diferentes. Si no está seguro de cuál afección tiene, hable con su oculista.
Los síntomas más habituales del agujero macular son:
- La mayoría de las veces causa visión borrosa y frecuentemente distorsionada (vemos las líneas rectas o las letras onduladas o combadas).
- También puede parecer que nos falta un parche de visión central.
- Disminución importante de la agudeza visual
- Visión distorsionada (metamorfopsias)
- Zonas oscuras de visión (escotomas)
Según la causa el agujero macular pueden ser:
- Idiopáticos o seniles, que están asociados al envejecimiento; miópicos, que son aquellos que desarrollan pacientes con alta miopía;
- Traumáticos, como consecuencia de un traumatismo ocular.
Según el espesor de la retina dañado pueden ser:
- Completos, cuando el desgarro afecta a todo el espesor retiniano;
- Lamelares o parciales: cuando afectan parcialmente al espesor de la retina.
Tratamientos más habituales de las enfermedades de la retina
El principal objetivo en el tratamiento para enfermedades de la retina es detener o ralentizar la progresión de la enfermedad y preservar, mejorar o restaurar la visión. Son muchos los casos en los que el daño ya se ha producido y no se puede revertir la pérdida de visión, motivo por el cual la el diagnóstico y la detección temprana de la enfermedad es de suma importancia.
Tratamiento del desprendimiento de retina
El tratamiento para el desprendimiento de retina dependerá, fundamentalmente, de si la retina está solo desgarrada y aún no se ha producido el desprendimiento, donde se podrá aplicar tratamiento preventivo, o si el desprendimiento ya se ha producido. Cuando la retina se ha desprendido , el único tratamiento posible es la cirugía, que debe ser rápida para detener, en la medida de lo posible, la pérdida de visión.
El objetivo será entones cerrar las roturas de la retina y colocarla en su sitio. Los procedimientos que se suelen utilizar en este caso son: reposición de la retina mediante una cirugía externa o extraescleral; o mediante cirugía por vía interna o vitrectomía. Otra opción es la retinopexia neumática, que tiene como objetivo emplear una burbuja intravítera de gas expansible para adherir la retina y cerrar la rotura retiniana después.
Todas las cirugías tienen riesgo de complicaciones. Pero si no trata el desprendimiento de retina, puede perder la visión rápida y permanentemente. Estos son algunos de los riesgos de someterse a cirugía para reparar el desprendimiento de retina:
- Infección en el ojo
- Sangrado en el ojo
- Aumento de la presión en el interior del ojo, lo que puede provocar glaucoma.
- Catarata, cuando el cristalino en el ojo se vuelve nublado
- Necesidad de una segunda cirugía
- Posibilidad de que la retina no se vuelva a adherir correctamente
- Posibilidad de que la retina se vuelva a desprender
Tratamiento para la Degeneración Macular Asociada a la Edad
Actualmente no existe un tratamiento curativo para la DMAE seca o atrófica, todas las medidas terapéuticas actuales tienen como objetivo detener o ralentizar su evolución Entre las medidas preventivas está el consumo de vitaminas, complejos antioxidantes y una dieta saludable que proporcione una nutrición adecuada de la retina. El uso de gafas de sol es recomendable para evitar la exposición a la luz solar, además de evitar el consumo de tabaco.
Para la DMAE húmeda o exudativa existen varios tratamientos y todos ellos están enfocados frenar su crecimiento. Los más habituales son la inyecciones intravítreas de antiangiogénicos que actúan inhibiendo el factor de crecimiento endotelial vascular (anti-VEGF) para impedir la formación de nuevos vasos sanguíneos anómalos. De este modo, permiten frenar la enfermedad y lograr que la mayoría de pacientes puedan mantener e, incluso, recuperar la visióny la terapia fotodinámica.
La DMAE húmeda puede tratarse eficazmente gracias al desarrollo de nuevos fármacos antiangiogénicos, que se inyectan en el interior del ojo (inyecciones intravítreas) y actúan inhibiendo el factor de crecimiento endotelial vascular (anti-VEGF) para impedir la formación de nuevos vasos sanguíneos anómalos. De este modo, permiten frenar la enfermedad y lograr que la mayoría de pacientes puedan mantener e, incluso, recuperar la visión. Como más precozmente se inicie el tratamiento, por lo general mejor será el pronóstico visual.
Tratamiento para la Retinopatía Diabética
El mejor tratamiento para la retinopatía diabética es prevenir su desarrollo a través de controles periódicos de los niveles de glucemia y de la hipertensión arterial. Algunos pacientes afectados por retinopatía diabética solo necesitan realizar controles periódicos de su salud visual.
En los casos en los que ya se han detectado alteraciones vasculares importantes, el tratamiento se realiza con la fotocoagulación con láser, que ayuda estabilizar la enfermedad , reduciendo los vasos sanguíneos anormales y frágiles para evitar nuevas hemorragias.
El uso de medicamento anti-FCEV ayuda a disminuir la hinchazón de la mácula, lo que desacelera la pérdida de la visión y puede mejorar la visión. Este medicamento se administra por inyecciones en el ojo. Otra opción para disminuir la hinchazón macular son los medicamentos con esteroides. Estos medicamentos también se administran como inyecciones en el ojo.
En casos de retinopatía diabética proliferativa avanzada, el oftalmólogo puede recomendarle una cirugía llamada vitrectomía para extraer el gel vítreo y la sangre de los vasos anormales en la parte de atrás del ojo. Esto permite que los rayos de luz se enfoquen correctamente en la retina nuevamente. También puede extirparle tejido cicatrizante de la retina.
Tratamiento del agujero macular
El tratamiento del agujero macular es quirúrgico, mediante una técnica que se conoce como vitrectomía, se realiza de forma ambulatoria bajo anestesia local y consiste en la extracción de la parte central del gel vítreo. Es una técnica microquirúrgica que permite acceder a las estructuras de la parte interior del ojo, eliminando todas aquellas estructuras que causan tracción sobre la mácula.
El postoperatorio en estos casos requiere de tratamiento postural, se le indicará al paciente que debe permanecer boca abajo unos días, al haber colocado durante la intervención una burbuja de gas dentro del ojo con el fin de comprimir internamente la parte tratada, y es la postura más idónea para que el agujero pueda cerrarse correctamente.
La recuperación de la visión tras la intervención dependerá del tiempo de evolución del agujero macular y del alcance del daño que se haya producido en la mácula antes del procedimiento quirúrgico. Esta recuperación se produce de forma progresiva incluso hasta un año después de la cirugía, dependiendo del caso.
Tratamiento para la miopía magna
No existe un tratamiento específico para la miopía magna, por lo tanto, el oftalmólogo solo puede atender y tratar las complicaciones que el propio desarrollo de esta enfermedad visual pueda presentar. La cirugía refractiva láser permite corregir hasta 6 -8 dioptrías , pero el oftalmólogo debe valorar el grosor de la córnea, que marcará el número máximo de dioptrías que se pueden corregir y, como las personas con miopía magna suelen desarrollar cataratas prematuras, valorar si esta cirugía puede complicar la intervención posterior.
La cirugía de implante de lentes ICL, es una técnica ideal para pacientes con un número de dioptrías elevado, ya que se puede corregir hasta 18 dioptrías, y pacientes con antecedentes de ojo seco.
Dada la gran variedad de lesiones que pueden aparecer en un paciente con alta miopía, como por ejemplo un desprendimiento de retina, agujero macular, o atrofia progresiva de la retina, es importante realizar revisiones de forma frecuente para poder diagnosticar y tratar de forma precoz cualquier complicación que se pudiera presentar.
Como ves la retina es una de las partes más importantes de nuestros. Es susceptible de sufrir diversas patologías no sólo asociadas al paso de los años, sino también a otro tipo de enfermedades como la diabetes, la hipertensión, la miopía,…por lo que es muy importante acudir a tu oftlamólogo de confianza regularmente para comprobar el estado de tu visión.
En caso, de sufrir alguno de los síntomas que hemos visto un poco más arriba ( perdidas de visión repentinas, moscas o telarañas, deformación de objetos,…) acude a un servicio de urgencias oftalmológicas en Barcelona lo antes posible. La rapidez en el diagnóstico y el tratamiento son básicos para evitar la perdida de visión y tener una recuperación más rápida.
Es importante realizarse revisiones periódicas, como mínimo una vez al año, particularmente en población de riesgo. También es esencial revisar la retina del ojo contralateral de los pacientes con antecedentes personales de desprendimiento de retina, para poder detectar lesiones periféricas de riesgo y tratarlas preventivamente, antes de que desarrollen dicha enfermedad.
También te puede interesar leer:
Problemas en los párpados: orzuelos, chalazión y blefaritis. Tratamientos
Causas, síntomas y tratamiento del ojo seco
¿Cuando debemos hacer la primera revisión oftálmica a nuestros hijos?